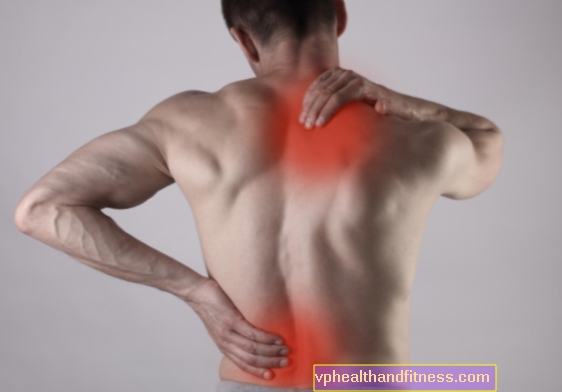
Peradangan (radang Latin) adalah respons fisiologis bawaan tubuh terhadap faktor-faktor yang merusak jaringannya. Bagaimana tepatnya peradangan terjadi? Gejala apa yang mungkin menyertainya? Kapan peradangan bisa berkembang menjadi penyakit lain?
Peradangan (lat. radang) menghasilkan "alarm" yang menunjukkan adanya ancaman, kemudian memperbaiki penyebabnya dengan sel dan molekul pemberi sinyal yang sesuai. Dalam keadaan normal, peradangan akan sembuh dengan sendirinya, menghasilkan penyembuhan dan perbaikan jaringan secara menyeluruh. Namun, terkadang peradangan tidak sepenuhnya padam dan menjadi kronis. Peradangan kronis adalah fenomena yang tidak diinginkan yang dapat menyebabkan perkembangan berbagai penyakit.
Daftar Isi:
- Mengapa peradangan muncul?
- Peradangan - gejala utama
- Tahapan perkembangan peradangan
- Peradangan - diagnosis
- Penyakit yang berhubungan dengan peradangan kronis
- Sindrom respons inflamasi umum - SIRS
- Bagaimana cara kami mengobati peradangan?
Untuk melihat video ini, harap aktifkan JavaScript, dan pertimbangkan untuk meningkatkan versi ke browser web yang mendukung video
Mengapa peradangan muncul?
Peradangan merupakan salah satu mekanisme imunitas bawaan. Ini adalah respons utama tubuh terhadap berbagai jenis kerusakan. Seringkali diyakini bahwa peradangan hanya menyertai infeksi yang disebabkan oleh mikroorganisme patogen. Memang, peradangan mungkin merupakan bagian dari kekebalan antibakteri, antivirus, atau antijamur, meskipun ini bukan satu-satunya penyebab respons peradangan.
Peradangan juga bisa disebabkan oleh kerusakan jaringan lain: luka bakar, iskemia atau trauma mekanis. Ciri khas dari mekanisme imunitas bawaan adalah bahwa mereka bertindak cepat dan terlepas dari jenis patogennya.
Peradangan berkembang di dalam tubuh segera setelah sel kekebalan mengenali ancaman. Peningkatan suhu, peningkatan aliran darah lokal, dan aliran sel inflamasi yang cepat adalah beberapa mekanisme pertahanan tubuh yang paling utama.
Peradangan - gejala utama
Ciri-ciri respon inflamasi pertama kali dijelaskan oleh sarjana Romawi Celsus, yang hidup di awal era kita. Milik mereka:
- kalori - pemanasan, terkait dengan peningkatan lokal aliran darah. Unsur tambahan dari respons inflamasi adalah peningkatan suhu tubuh secara umum yang terkait dengan pergeseran pusat termoregulasi otak ke tingkat yang lebih tinggi.
- rubor - kemerahan, disebabkan oleh perluasan pembuluh darah di sekitar jaringan yang rusak
- dolor - nyeri yang disebabkan oleh iritasi pada reseptor yang mengirimkan sinyal nyeri ke otak. Tugas nyeri juga untuk "menyisihkan" organ yang rusak: misalnya, nyeri setelah cedera sendi menyebabkan kita meminimalkan gerakannya, yang pada akhirnya memperbaiki kondisi penyembuhan jaringan.
- tumor - pembengkakan yang disebabkan oleh cairan yang mengalir dari dalam pembuluh darah ke jaringan yang rusak
Penambahan gejala kelima ke daftar di atas dikaitkan dengan dokter Yunani, Galen. ini functio laesa - yaitu gangguan fungsi organ yang meradang.
Tahapan perkembangan peradangan
Bayangkan saat jaringan rusak oleh faktor tertentu, seperti trauma mekanis atau masuknya mikroorganisme. Bagaimana tubuh kita bereaksi terhadapnya? Nah, respons peradangan segera dimulai, berkat sel-sel sistem kekebalan yang "hidup" secara permanen di jaringan dan dapat mengenali ancaman tersebut.
Sel-sel ini mulai menghasilkan partikel pembawa pesan - sitokin, prostaglandin, dan leukotrien - yang, bersama dengan darah, mengirimkan sinyal yang mengkhawatirkan ke seluruh tubuh. Respon lokal terhadap sinyal ini adalah perluasan pembuluh darah di sekitar lesi. Ini, pada gilirannya, memungkinkan masuknya sel kekebalan dengan cepat serta molekul lain yang diperlukan untuk memicu respons peradangan.
Jaringan yang meradang menjadi merah dan hangat, yang seringkali dapat diamati dengan mata telanjang. Agar semua elemen yang diperlukan mencapai tempat yang seharusnya, pembuluh darah juga menjadi lebih permeabel - gejalanya adalah pembengkakan di lokasi kerusakan.
Cairan yang terkumpul di tempat peradangan disebut eksudat. Ini mengandung protein konsentrasi tinggi yang memungkinkan penghancuran patogen, dan juga memfasilitasi perbaikan jaringan selanjutnya.
Ketika sinyal ancaman diumumkan dan pengangkutan bahan-bahan yang diperlukan dipercepat, sel-sel turun tangan untuk menghilangkan penyebab peradangan. Saya berbicara tentang leukosit, atau sel darah putih. Leukosit menemukan tempat kerusakan berkat "indikator" khusus yang ditempatkan di dalam pembuluh darah sebagai fokus peradangan. Berkat mereka, leukosit yang mencapai darah ditangkap di tempat yang tepat, dan kemudian diteruskan dari pembuluh ke jaringan tempat mereka dapat menjalankan fungsinya.
Pada peradangan akut, neutrofil adalah kelompok leukosit yang dominan. Ini adalah sel dengan kemampuan untuk fagositosis, yaitu "memakan" mikroorganisme berbahaya dan sisa-sisa sel mati.
Selain mereka, banyak sel lain yang terlibat dalam pembentukan dan regulasi peradangan: makrofag, sel mast, dan sel dendritik. Mereka terus-menerus melakukan kontak satu sama lain, menyesuaikan intensitas respons peradangan dengan kebutuhan tubuh saat ini.
Dalam kondisi normal, peradangan harus mengembalikan homeostasis jaringan, yaitu keseimbangan penuh.
Peradangan akut mengingatkan pada pertempuran, setelah itu sel-sel dengan cepat membersihkan "kekacauan" yang dihasilkan, dan perbaikan jaringan dan proses penyembuhan mendominasi.
Sayangnya, proses memadamkan peradangan tidak selalu berjalan sebagaimana mestinya. Kami kemudian berbicara tentang transisi peradangan ke bentuk kronis.
Misalnya, peradangan kronis berkembang ketika faktor perusak jaringan tidak sepenuhnya diberantas meskipun ada respons dari sistem kekebalan.
Pada peradangan kronis, respon imun sering berubah: tubuh tidak dapat mengatasi patogen dan mulai melihat jaringannya sendiri sebagai penyebab masalah. Akibatnya, peradangan kronis ditandai dengan perbaikan dan kerusakan jaringan secara bersamaan.
Inilah sebabnya, atas dasar peradangan kronis, penyakit autoimun sering berkembang, yaitu penyakit di mana tubuh mulai menyerang dan menghancurkan jaringannya sendiri (lebih lanjut di bawah).
Baca juga: PENYAKIT OTOMUNOLOGI: Saat Sistem Kekebalan Tubuh Menyerang Kita
Peradangan - diagnosis
Kita sudah tahu kapan dan mengapa peradangan berkembang. Jadi pertanyaannya tetap: Bagaimana Anda tahu jika memang ada peradangan? Pemeriksaan klinis tersedia, mengungkapkan gejala khas serta penanda laboratorium peradangan.
Pada pemeriksaan fisik, beberapa tanda respon inflamasi biasanya dapat terlihat:
- rasa sakit
- busung
- pemanasan
- memerah
- gangguan fungsi organ yang meradang
Dengan peradangan yang lebih parah, gejala sistemik seperti demam atau perasaan lemah dapat dikaitkan dengannya.
Tes laboratorium yang dilakukan untuk memastikan peradangan meliputi:
- ESR (reaksi Biernacki), di masa lalu salah satu tes diagnostik terpenting untuk mendeteksi peradangan. Sekarang telah agak tergantikan oleh indikator yang lebih baru, meskipun masih sering ditandai. Nilai ESR normal bervariasi tergantung pada usia dan jenis kelamin (norma untuk pria adalah 3-15 mm / jam, untuk wanita 1-10 mm / jam, dan di atas usia 65 tahun, pada kedua jenis kelamin, ESR tidak boleh melebihi 20 mm / jam) .
- Pengukuran jumlah leukosit dalam darah. Respon alami tubuh terhadap peradangan adalah peningkatan tajam jumlah sel darah putih. Norma konsentrasi leukosit dalam darah adalah 4-10 ribu / µl. Peningkatan sel darah putih disebut leukositosis.
- Elektroforesis, yaitu pemisahan protein plasma individu dan pengukuran konsentrasinya. Hati adalah tempat utama produksi protein dalam tubuh kita. Selama peradangan, ada perubahan karakteristik dalam produknya.
Protein yang digunakan untuk menginduksi peradangan meningkat secara signifikan, dengan mengorbankan protein lain yang tidak begitu dibutuhkan saat ini. Oleh karena itu pembagian menjadi apa yang disebut protein fase akut positif dan negatif. Konsentrasi protein fase akut positif meningkat dengan inflamasi.
Ini termasuk, tetapi tidak terbatas pada, CRP, haptoglobin, dan fibrinogen. Pada saat yang sama, pada peradangan, kami mengamati penurunan konsentrasi yang disebut protein fase akut negatif: albumin dan transferin.
Di antara penanda yang disebutkan di atas, CRP saat ini memainkan peran paling penting dalam diagnosis inflamasi. CRP pada orang sehat tidak boleh melebihi nilai 5 mg / l.
Penyakit yang berhubungan dengan peradangan kronis
Seperti disebutkan di atas, peradangan kronis dianggap sebagai fenomena negatif, merusak jaringan sendiri dan berkontribusi pada perkembangan penyakit lain.
Gangguan regulasi dari respon imun pada peradangan kronis mendasari alergi (misalnya asma bronkial) dan penyakit autoimun (misalnya, rheumatoid arthritis, psoriasis, penyakit radang usus).
Peradangan kronis juga memainkan peran penting dalam patogenesis aterosklerosis dan komplikasi kardiovaskular terkait (misalnya, penyakit jantung iskemik).
Sekarang diyakini bahwa peradangan kronis juga dapat berkontribusi pada perkembangan penyakit neoplastik.
Baca juga: Pencegahan kanker - cara menghindari kanker
Sindrom respons inflamasi umum - SIRS
Saat menjelaskan kemungkinan penyebab dan konsekuensi perkembangan peradangan, orang juga harus menyebutkan SIRS (Systemic Inflammatory Response Syndrome) - sindrom respons inflamasi umum.
Di balik nama rumit ini adalah bentuk peradangan spesifik yang memengaruhi seluruh tubuh. Kami mengatasinya ketika peradangan akut, alih-alih memadamkan dirinya sendiri, terus meningkat.
Produksi konstan molekul inflamasi - sitokin - menyebabkan perubahan pada banyak organ. Gejala klinis SIRS meliputi:
- peningkatan detak jantung yang signifikan
- peningkatan laju pernapasan
- demam tinggi atau penurunan suhu tubuh yang parah
- peningkatan jumlah sel darah putih secara signifikan (atau penurunan drastis)
Peradangan sebesar ini memerlukan penanganan segera karena dapat mengancam fungsi organ tubuh.
Dalam kasus SIRS, seseorang harus berusaha untuk menghilangkan faktor yang menyebabkan respon inflamasi yang begitu kuat.
Kegagalan untuk mengontrol sindrom respon inflamasi sistemik dapat menyebabkan perkembangan kegagalan multi-organ dan, akibatnya, bahkan kematian.
Bagaimana cara kami mengobati peradangan?
Pengobatan peradangan membutuhkan konsultasi medis setiap saat. Tidak setiap peradangan membutuhkan pengobatan segera. Selain itu, sangat penting untuk memilih jenis dan rute administrasi yang tepat (persiapan umum / lokal).
Secara umum, dalam pengobatan peradangan, ada dua kelompok utama agen: obat anti inflamasi non steroid dan obat anti inflamasi steroid.
Obat antiinflamasi nonsteroid (disingkat NSAID) termasuk, antara lain, aspirin, ibuprofen, atau naproxen yang populer. Golongan obat ini bekerja dengan memblokir aksi siklooksigenase, enzim yang diperlukan untuk produksi molekul yang menyebabkan peradangan.
Obat antiinflamasi non steroid biasanya dengan cepat meredakan gejala peradangan yang tidak menyenangkan, namun, meminumnya dikaitkan dengan risiko efek samping (terutama kerusakan pada mukosa saluran cerna, yang dapat memperburuk penyakit tukak lambung, dan dalam kasus ekstrim bahkan menyebabkan perdarahan). Untuk alasan ini, mereka harus selalu digunakan dalam dosis efektif terendah, sebaiknya di bawah pengawasan medis.
Kelompok kedua obat antiinflamasi adalah glukokortikosteroid, paling sering digunakan dalam pengobatan penyakit inflamasi kronis (asma, penyakit autoimun).
Penggunaan glukokortikosteroid oral kronis dikaitkan dengan sejumlah efek samping (gangguan elektrolit, diabetes, osteoporosis), jadi sekarang sediaan topikal telah mendapatkan popularitas. Ini adalah, misalnya, salep berbasis glukokortikoid untuk pengobatan penyakit kulit inflamasi, atau glukokortikosteroid inhalasi, yang merupakan dasar untuk pengobatan asma bronkial.
Terakhir, perlu juga disebutkan metode terbaru untuk memerangi peradangan, terutama digunakan saat pengobatan yang dijelaskan di atas gagal. Kita berbicara tentang apa yang disebut obat biologis, yaitu antibodi (manusia atau buatan manusia) terhadap molekul tertentu yang menyebabkan peradangan (misalnya berbagai jenis interleukin).
Jenis terapi ini disediakan terutama untuk penyakit autoimun yang parah. Kerugian utamanya adalah - sejauh ini - harga yang sangat tinggi.
Contoh obat yang termasuk dalam kelompok ini adalah Infliximab, digunakan mis. dalam pengobatan penyakit Crohn.
Saat ini, banyak sediaan biologis dengan sifat anti-inflamasi menjadi subjek penelitian yang sedang berlangsung.
Bibliografi:
- "Karakteristik reaksi inflamasi" I.Całkosiński et.al. Postepy Hig Med Dosw. (online), 2009; 63: 395-408
- "Respon inflamasi dan penyakit terkait peradangan di organ" L.Chen et.al, Oncotarget. 2018 Jan 23; 9 (6): 7204–7218, akses online
- "Respon Inflamasi Akut dan Regulasi Its" oleh Peter A. Ward, MD; Alex B. Lentsch, PhD, Arch Surg. 1999; 134 (6): 666-669, tersedia on-line

Baca lebih banyak artikel dari penulis ini